気管支喘息の特徴的な症状は喘鳴(ゼーゼー)です。この喘鳴を伴うエピソードが繰り返されることが気管支喘息の診断では重要です。小児、特に乳幼児は風邪により喘鳴を伴うことが多く、診断が難しい場合があります。また、喘息発作は日中に症状が消失することが多いため、日中の診察のみでは診断できない場合もあります。疑われる場合は、当院では症状が増悪する夜間の呼吸状態などポイントをお伝えして保護者の方に観察して頂き評価するほか、胸部レントゲン検査、アレルギー検査などを行い、適切に診断することができます。20年ほど前と比較すると、喘息を良好にコントロールできる薬は増えているため、クリニックで管理できるようになっております。気管支喘息が疑われる場合、なかなか発作頻度が改善しない場合などお困りの方はお気軽に当院にご相談下さい。
以下では小児の気管支喘息を正しく理解して頂くためのポイントを解説します。
気管支喘息の定義は「発作性に起こる気道狭窄によって、喘鳴や咳嗽、呼吸困難、呼気延長を繰り返す疾患」です。
病態
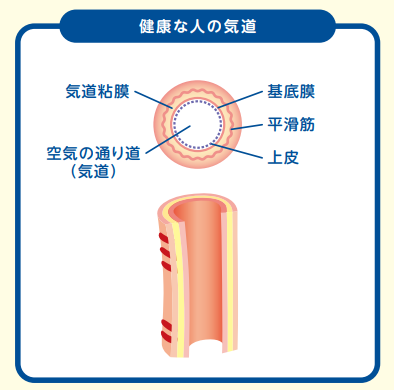
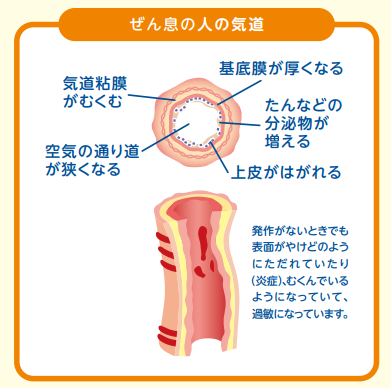
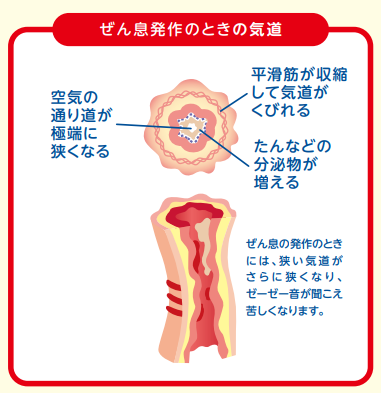
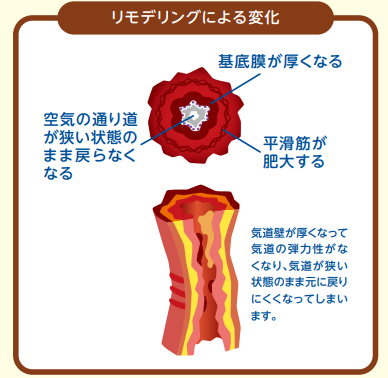
成人ではいくつかのタイプがありますが、小児の多くはアトピー型です。気道の慢性アレルギー性炎症により気道粘膜は腫れ、端などの分泌物が増加すると健常者(図1)と比較すると気道はやや狭くなります。(図2)このような状況では気道過敏性は亢進しており、アレルゲン暴露や気圧変化などの刺激が加わると気道にある平滑筋が収縮し気道狭窄が起こります。この状態が喘息発作であり呼吸苦を伴います。(図4)また、(治療がなされずに)気道の慢性炎症が持続すると、気道粘膜は持続的に傷害され、気道構造の変化(リモデリング)が誘導され、治療抵抗性の非可逆性の気流制限をもたらします。(図4)
 こどもの喘息ハンドブック
こどもの喘息ハンドブック気管支喘息の重症度
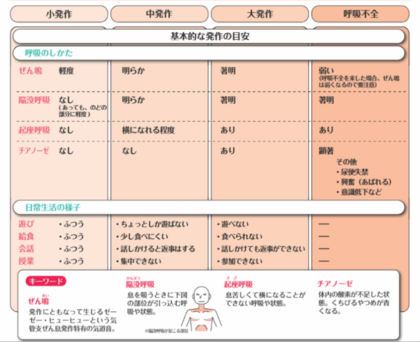
ある期間に起こる症状の程度(発作強度)と症状の頻度が指標となります。(表1)重症度は間欠型、軽症持続型、中等症持続型、重症持続型の4つに分類されます。発作強度は呼吸状態と生活状態の障害程度によって評価します。(表2)呼吸状態による発作強度の評価は発作経験がないと難しく、経験がない方は環境再生保全機構の動画(https://www.youtube.com/watch?v=uHFwsRJElQc)が大変参考になると思います。
表1
 こどもの喘息ハンドブック
こどもの喘息ハンドブック
表2
 学校のアレルギー疾患に対する取り組みガイドライン
学校のアレルギー疾患に対する取り組みガイドライン
診断
小児は成人と比較して気道が細いため、喘鳴が起こりやすく、特に低年齢では喘鳴を伴う他の疾患との鑑別が重要です。病態で示した通り、喘息発作に伴う喘鳴の主体は、気道平滑筋の収縮による気道狭窄のため、気管支拡張薬吸入への反応性は鑑別の重要なポイントになります。また、喘息の定義に「繰り返す」という言葉が含まれており、このような喘鳴が反復して起こることも重要です。鑑別が困難な場合は、アレルギー素因としての家族歴や治療反応性を含めて評価します。
治療
治療には2種類あります。1つは気道狭窄が強く起こり、呼吸苦を伴う発作時の治療(レリーバー)で、もう1つは発作頻度が頻回であったり、発作時の発作強度が強かったりする場合に発作頻度や発作強度を軽減するための治療(コントローラー)です。
発作時治療(リリーバー)
発作時は主に気道平滑筋の収縮によって起こる気道狭窄を改善させるための治療が必要で、気管支拡張作用がある薬を使用します。代表的な薬としては、β刺激吸入薬で即効性があります。また、発作強度が強い場合は、気道アレルギー性炎症が強いことが背景にあると考えられ、この炎症を抑えるためにステロイド薬を併用する場合があります。
長期管理薬(コントローラー)
気道のアレルギー性炎症を抑制する作用のある薬を使用します。主としてステロイド吸入薬とロイコトリエン受容体拮抗薬を使用します。発作頻度、発作強度を指標に喘息の重症度を評価し、重症度によって長期管理の治療方法を選択します。ステロイド吸入薬やロイコトリエン受容体拮抗薬でコントロールが不十分な場合は、Th2阻害薬、テオフィリン製剤(年齢を考慮のうえ)、生物学的製剤を併用する場合があります。
発作時の対応
発作時は気管支拡張薬(β刺激薬)を使用します。β刺激吸入薬(年齢によってはスペーサーとマスクを用いて)は即効性があり効果的です。吸入は、吸入器を用いて行うネブライザーもあります。吸入で発作が落ち着いたら、気管支拡張作用のあるロイコトリエン受容体拮抗薬と長時間作用するβ刺激貼付薬などを併用します。β刺激吸入薬で発作の改善が乏しい場合は、医療機関を受診しましょう。呼吸困難が強い場合は救急要請が必要です。
吸入の方法
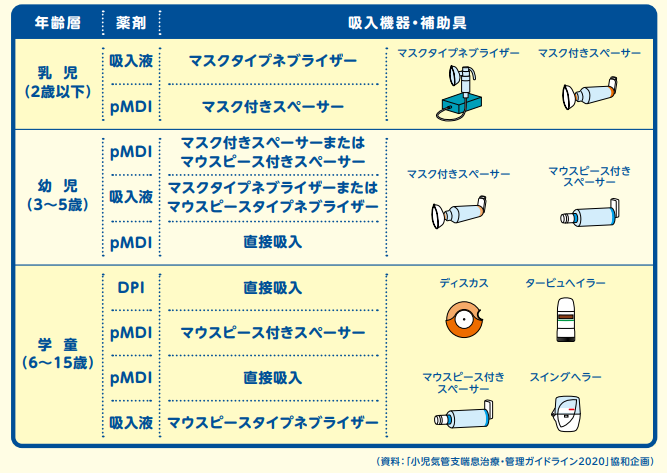
お子さんの気管支喘息治療では、薬を効率よく肺に届けるために正しい吸入方法が重要です。年齢などにより適切な吸入薬や吸入法法を選択する必要があります。吸入方法にはネブライザー、定量噴霧式(エアゾルスプレー)、ドライパウダーがあります。
ここでは、小児に適した吸入方法をわかりやすく紹介します。
1. ネブライザー (吸入器)
- 特徴: 液体の薬を細かい霧にして、マスクで自然に吸い込みます。
- 小児での使用: 赤ちゃんや吸入が難しいお子さんに最適。
- ポイント: 自然な呼吸でOK。自宅でも使えるタイプがあります。
2. 定量噴霧式吸入器 (MDI: メーター式吸入器)
- 特徴: ボタンを押すと薬が霧状に噴き出します。
- 小児での使用: **スペーサー(補助具)**を一緒に使うことで、吸入しやすくなります。
マスク付きスペーサーなら、特に小さなお子さんでも自然に呼吸するだけで薬が吸えます。 - ポイント: スペーサーを用いる場合は吸うタイミングを合わせなくても良いので安心です。
(ただし、スペーサーを用いず直接吸入の場合は噴霧のタイミングと吸うタイミングを同期させる必要があります。)
3. ドライパウダー吸入器 (DPI: 粉末吸入器)
- 特徴: 粉状の薬を強く吸い込むことで肺に届けます。
- 小児での使用: ある程度の吸う力が必要なため、6歳以上のお子さん向き。
- ポイント: お子さんがしっかり息を吸えるかどうか確認が必要です。
副作用の予防
吸入ステロイドを使用する場合、使用後にうがいや口腔ケアを行い、口腔カンジダ症の発生防止に努めることが推奨されます。
 こどもの喘息ハンドブック
こどもの喘息ハンドブック









